
Autores:
La cardiopatía isquémica y otras enfermedades relacionadas con la arteriosclerosis son una de las causas más importantes de morbimortalidad en la vida adulta, aunque su incidencia en la infancia y la adolescencia es excepcional. Sin embargo, se sabe que los depósitos de lípidos en los vasos sanguíneos se inician ya en edades tempranas.
Es de todos conocido que en la sociedad en la que vivimos, los niños están sustituyendo la práctica deportiva por tiempo dedicado a actividades sedentarias: la televisión, la consola, las tablets… Además numerosos informes indican que nuestra población infantil padece cada vez más de sobrepeso, tienen hábitos alimenticios menos saludables, consumen más grasas saturadas, más azúcares refinados…lo que sin duda va a incidir de forma importante en su corazón ahora y en el futuro.
Es fácil entender que es necesaria una actuación en este sentido. Debemos prevenir futuras enfermedades cardiovasculares en los niños y adolescentes, y para ello, promover cambios en los hábitos de vida, actividad y alimentación. Pero ¿cuáles son los efectos beneficiosos de la actividad física? ¿Y qué cantidad de actividad y de qué tipo tienen que hacer los niños? ¿Cómo se puede favorecer que se hagan dichos cambios?
También somos conscientes de que la actividad deportiva no es igual de beneficiosa o apropiada para todos. ¿Cómo podemos saber si nuestros hijos corren
riesgo haciendo deporte o cuál es el deporte más apropiado para cada uno de ellos? A estas preguntas trataremos de responder en las siguientes páginas.
Pero además de sus efectos en el sistema cardiovascular, el ejercicio físico es beneficioso a muchos otros niveles, que también hay que tener en cuenta:
De forma sencilla, podemos definir actividad física como cualquier movimiento corporal que supone un consumo de energía.
Cuando dicha actividad física es planificada e implica movimientos repetitivos que se hacen para mejorar o mantener nuestra aptitud física, hablamos de
ejercicio físico.
Si ese ejercicio lo hacemos de forma continua, sistemática, regular y progresiva, para mejorar nuestra eficiencia física, estaremos haciendo un entrenamiento físico.
Cuando entrenamos lo hacemos para mejorar nuestra condición física o “forma física”, que depende de dos factores: por un lado nuestras características genéticas y por otro lado del nivel de actividad física regular que realicemos. La forma física tiene una serie de parámetros que pueden ser trabajados de forma aislada o conjuntamente, que son: la capacidad aeróbica, la resistencia, la fuerza y la flexibilidad.
Por último, y aunque difícil de definir, podemos decir que deporte es una actividad física en la que el sujeto busca superarse a sí mismo o a los rivales, y entrenamiento físico. Hay distintos tipos de deporte:
El desarrollo de la actividad y el ejercicio físico debe ser un momento de diversión y juego, para que supongan un refuerzo positivo, incorporándose a lo cotidiano y convirtiéndose en un “hábito divertido”. La actividad física ha de ser promovida desde la familia, desde el ámbito escolar mediante programas de Educación Física completos y, desde el ámbito comunitario, mediante estrategias poblacionales. En la Tabla 1 se presentan los datos del Informe 2016 sobre Actividad Física en niños y adolescentes en España, para ilustrar la situación actual.
Se ha de dar un cambio de mentalidad de la población hacia hábitos de vida saludables. Sería deseable integrar la actividad física dentro de las actividades cotidianas: ir andando o en bicicleta al colegio, usar el trasporte público, no usar el ascensor, interrumpir unos minutos los largos periodos de estar sentado… También es importante aumentar el tiempo dedicado a la actividad física los fines de semana y periodos vacacionales.
A la hora de elegir una práctica deportiva concreta, se ha de tener en cuenta tanto las características concretas de cada niño, su estado de forma previo, si existen o no patologías asociadas… También es fundamental atender a los deseos propios del niño, a sus gustos y preferencias, que van a ser la motivación que hará que mantengan la práctica deportiva en el tiempo.
Además, hemos de recordar que la práctica deportiva ha de hacerse de forma segura, cuidando el adecuado aporte de líquidos, antes, durante y después del ejercicio, sobre todo cuando el ambiente es caluroso.
La actividad física se recomienda en cualquier condición de salud. No sólo la debe practicar el niño sano, sino que es beneficiosa también en niños con alguna patología o discapacidad, siempre adaptada a cada situación. Pero, ¿cómo saber cuándo es segura dicha actividad? ¿A qué exámenes de salud debemos someter a la población infantil antes de que hagan ejercicio físico?.
Se denomina muerte súbita cardíaca a la muerte natural que ocurre de manera inesperada por una causa cardíaca (conocida o no) durante la hora siguiente al inicio de los síntomas. Otro concepto utilizado en relación a la práctica deportiva es el denominado evento cardiovascular relacionado con el ejercicio, que es aquel cuyos síntomas comienzan durante o hasta una hora después de haber realizado ejercicio físico.
Aunque la muerte súbita es un evento raro, se ha asociado con más frecuencia a personas que realizan deporte de forma regular, ya que exponen a su sistema cardiovascular a unas exigencias mayores. Además, en el caso de los niños y jóvenes, a diferencia de los adultos, es relativamente frecuente que no existan pródromos, ni tan siquiera antecedentes de enfermedad cardíaca.
De esta manera ha surgido la necesidad de diagnosticar a aquellos niños deportistas que se encuentran en riesgo de sufrir un evento cardíaco para realizar una prevención primaria adecuada y eficaz para cada caso. De esta forma, mediante la realización de reconocimientos médicos se pretende proteger la salud del
niño deportista en relación a su actividad deportiva.
En el año 2014 se publicó la Guía Clínica de Evaluación Cardiovascular previa a la práctica deportiva en pediatría, liderada por la Sociedad Española de Cardiología Pediátrica y Cardiopatías Congénitas y el Consejo Superior de Deportes, que cuenta con el apoyo de otras sociedades nacionales. Los requisitos que debe cumplir la evaluación previa al ejercicio de todo niño que realice una actividad deportiva que se detallan a continuación están basados en las recomendaciones de esta guía.
Los RMD van dirigidos a todos los individuos en edad pediátrica que practiquen o vayan a practicar deporte de competición en cualquier disciplina. Se aconseja realizar el estudio en aquellos niños que se encuentren entre los 6 y 18 años, sin importar la disciplina deportiva que practiquen. No obstante, se debe priorizar en el grupo de mayor edad y en aquellos niños que hagan deportes con componente dinámico alto y/o en aquellos en los que exista riesgo incrementado en caso de síncope.
Si durante el examen se detecta alguna anomalía, se debe realizar un estudio más detallado. Para ello, estos niños deben ser remitidos a un cardiólogo pediátrico / cardiólogo para realización de pruebas complementarias.
I. Datos de filiación e información general. Se recogen los datos personales relativos al paciente como su nombre, sexo, edad, etc.
II. Antecedentes personales. Se valorará:
Los segundos están en relación a cardiopatías y en este caso habrá que realizar un examen más detallado, para valorar el grado de severidad de la misma y poder dar un consejo adecuado sobre la actividad deportiva que puede realizar el niño.
III. Antecedentes familiares. Se debe realizar una amamnesis detallada sobre los familiares de primer grado del niño, incidiendo sobre antecedentes de cardiopatías congénitas, muerte súbita precoz, enfermedad cardiovascular precoz (< 50 años), miocardiopatías, arritmias y/o trastornos arritmogénicos y síndrome de Marfan.
IV. Anamnesis. Se interrogará sobre la presencia de:
V. Exploración física. En el examen físico se valorará:
VI. Electrocardiograma (ECG) de reposo. Se aconseja su realización a todos los niños y adolescentes, aún cuando la historia clínica y la exploración física no revele indicios de ningún riesgo cardiovascular. Es una prueba indolora que aporta una mayor sensibilidad en el screening, como se ha demostrado en numerosos estudios, aunque no alcanza el 100%. Es decir, un ECG informado sin alteraciones tiene una tasa de falsos negativos estimada entre el 4-10%. A su vez, la tasa de falsos positivos está entre el 1,9-16%. No obstante, lo más importante es que tras su introducción en los RMD se han reportado reducciones muy importantes en la tasa de muerte súbita en deportistas. Por ejemplo, en Italia se ha publicado un notable descenso (~ 90%) de muerte súbita entre los jóvenes atletas después de la implementación del programa nacional de screening predeportivo con ECG desde hace más de 25 años.
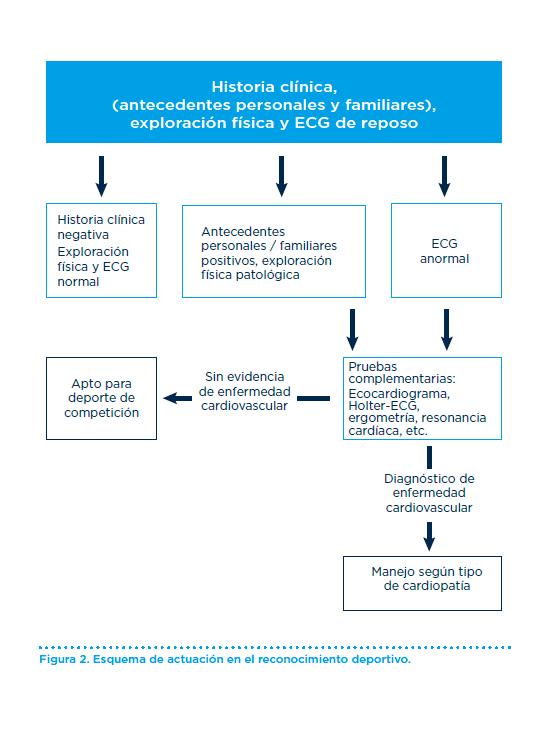
De forma general, no está indicada la realización de otras pruebas complementarias en el estudio predeportivo, como un ecocardiograma o prueba de esfuerzo, salvo que se detecten anomalías en la historia clínica, exploración física o el ECG de reposo (Figura 2).
Sanitas Hospitales ha ampliado su oferta de Cirugía Cardiaca en Madrid con el establecimiento de una red integrada que está formada por un mismo equipo ...
El Hospital La Moraleja se mantiene como 6º hospital privado con mejor reputación en el Monitor de Reputación Sanitaria 2023