
Autores:
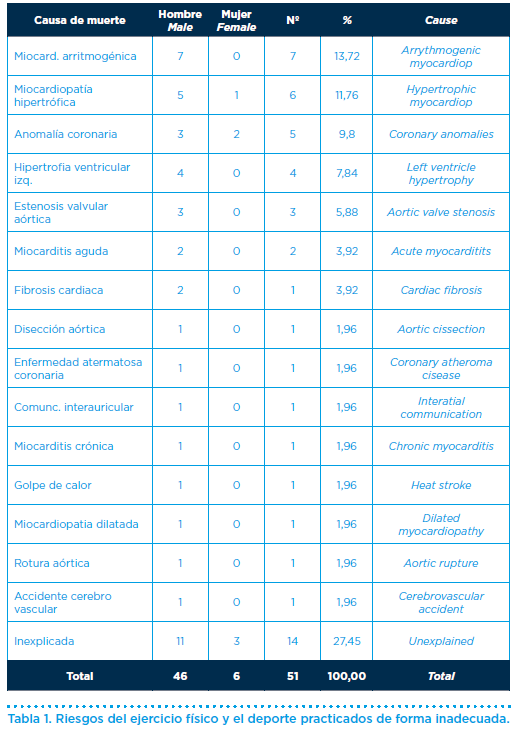
La práctica de una sesión de ejercicio físico practicado de forma inadecuada, es decir no consonante con la capacidad física y el perfil clínico del individuo, puede suponer un riesgo para la salud e incluso la vida del sujeto (Tabla 1).
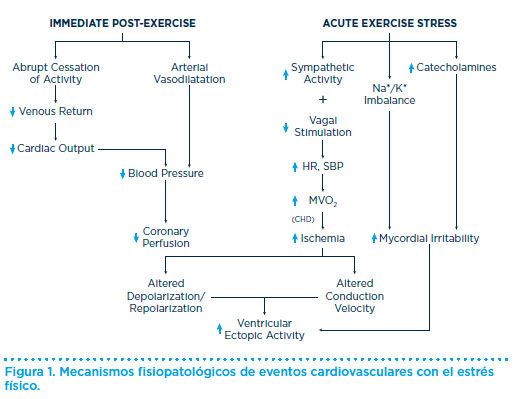
El estrés físico supone una sobrecarga para él deportista que, por diferentes mecanismos fisiológicos, puede actuar como un desencadenante de eventos cardiovasculares agudos durante el esfuerzo máximo (Figura 1).
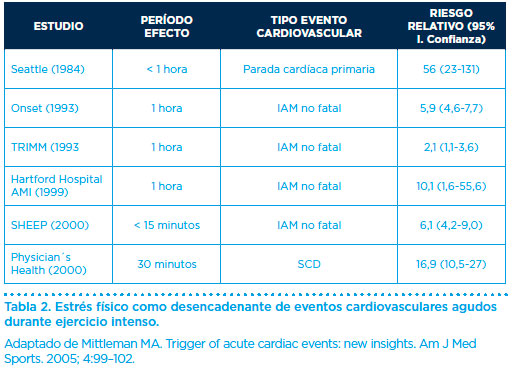
El riesgo relativo de sufrirlo se multiplica entre 2,1 y 16,9 veces, según diferentes estudios científicos (Tabla 2).
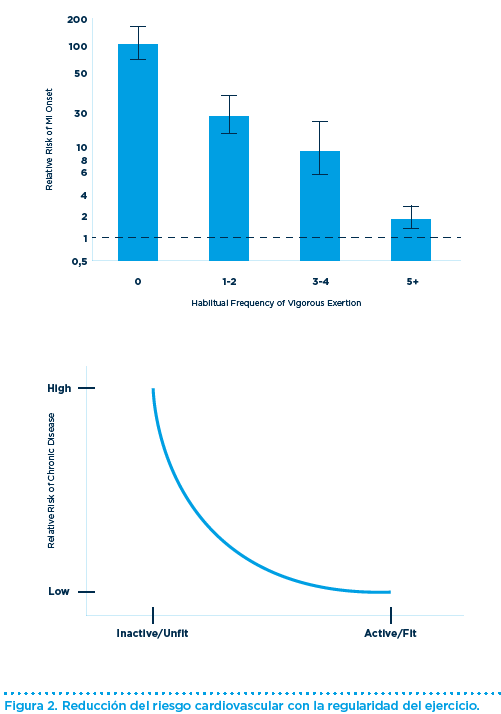
Sin embargo, la regularidad en la práctica del ejercicio provoca adaptaciones fisiológicas que preparan al individuo y, reducen el riesgo derivado del estrés físico correspondiente (Figura 2).
Practicados así, son considerados como parte de los estilos de vida saludable, y constituyen una herramienta fundamental en la promoción de la salud y la prevención de la enfermedad, representando a su vez, un arma terapéutica en gran número de patologías y en sus principales factores de riesgo. Consecuentemente, generan una serie de beneficios que resumimos en esta introducción (Tabla 3).
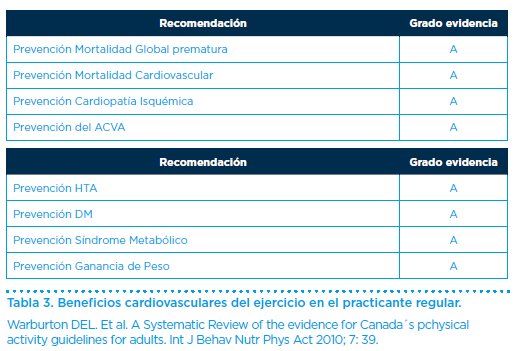
En conclusión, la práctica regular, individualizada, ajustada al perfil clínico y funcional de un sujeto, genera una serie de beneficios que compensan y superan el riesgo. Por ello debemos promover su práctica en la población sana y enferma.
A pesar de las evidencias científicas sobre los beneficios de la actividad, ejercicio físico y deporte, el sedentarismo sigue siendo una pandemia global, desde que la sociedad industrializada y tecnificada modificó los estilos de vida, laborales, de ocio y de transporte.
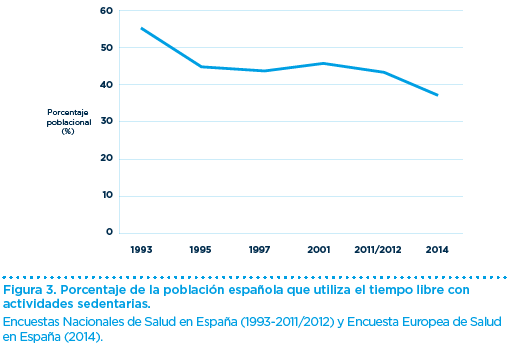
En estudios epidemiológicos recientes se concluye que, en España, más de la mitad de la población no realiza actividad física durante el tiempo libre, utilizando este tiempo de ocio con actividades sedentarias (Figura 3).
Actualmente, con medidas concretas como: promoción institucional, promoción empresas ropa deportiva, accesibilidad a nuevas instalaciones deportivas, etc., el número de practicantes de ejercicio físico y deporte repunta ligeramente en las últimas décadas, sin acabar de consolidarse definitivamente (Figura 4).
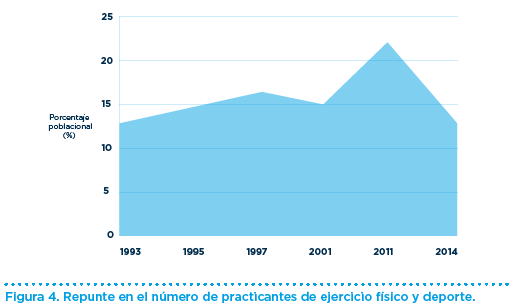
Este repunte, no siempre va acompañado de regularidad en la práctica, sino que en muchos casos el ejercicio o deporte se realiza de forma esporádica, lo que aumenta el riesgo relativo de eventos cardiovasculares, lesiones del aparato locomotor, golpes de calor, incluso muerte súbita.
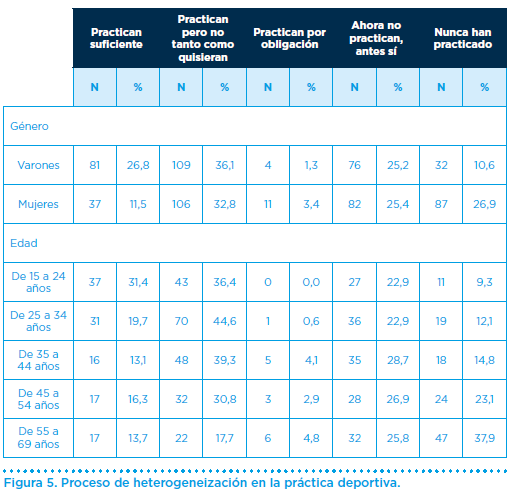
Este movimiento, lleva consigo un proceso denominado “heterogeneización en el deporte”, que implica participantes de toda procedencia, no sólo jóvenes y sanos, sino también adultos, ancianos, sujetos con factores de riesgo y enfermedad, que traen consigo mayor vulnerabilidad ante el estrés físico que comentábamos (Figura 5).
Ya hemos visto que el estrés físico que se genera en él deporte, tiene mecanismos suficientes para aumentar el riesgo de eventos cardiovasculares, incrementando, no sólo la morbilidad, sino también la mortalidad, como hemos volveremos a ver en capítulos posteriores.
Existen diferentes caminos para evitar estos problemas:
Todas estas estrategias son importantes, pero vamos a detenernos en la primera, individualizar la práctica delejercicio y ajustarla al perfil del deportista.
Para llevarla a cabo es fundamental conocer a fondo al practicante. Esto sólo se consigue con lo que venimos denominando: reconocimiento médico deportivo, examen previo a la práctica deportiva, valoración clínica-funcional, etc., conceptos que dan título a este capítulo.
El objetivo principal es proporcionar “seguridad en la práctica” del ejercicio físico y/o deporte, detectando cualquier condición muscular, esquelética o médica, en este caso cardiovascular, que limite la participación y/o predisponga al individuo o a otros a lesión, enfermedad o muerte, durante la práctica, entrenamiento o competición.
A este objetivo principal podríamos añadir otros secundarios como: detectar contraindicaciones absolutas o relativas (temporales, parciales), establecer la necesidad de pruebas complementarias o tratamientos previos, clasificar al sujeto según su capacidad funcional o riesgo clínico, contribuir a la prescripción individualizada, contribuir al cribado general de salud, dar cumplimiento a la legislación o normativas vigentes, etc.
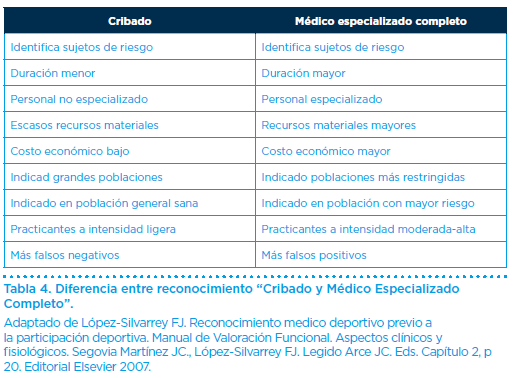
Dependiendo de diferentes variables (edad, antecedentes, objetivos deportivos, recursos disponibles, población diana, etc.), existe un amplio abanico de posibilidades. Simplificando podríamos hablar de dos tipos fundamentales: reconocimientos tipo cribado y reconocimientos médicos especializados completos.
El primero de ellos, tipo cribado, se basan fundamentalmente en la información obtenida mediante cuestionarios o entrevista clínica. Tratan de detectar factores de riesgo en la población y seleccionar aquellos que deben ampliar el estudio mediante un reconocimiento más completo.
El segundo, tipo médico especializado completo, se continúa con la exploración clínica y con las pruebas clínicas complementarias que se deriven de lo anterior. Tratan de profundizar y detectar cualquier condición que pueda limitar temporal, parcialmente o de forma completa la práctica del ejercicio físico o deporte.
Las diferencias entre ambos tipos de reconocimiento se resumen en la (Tabla 4).
Si tenemos en cuenta las recomendaciones de la Asociación Americana del Corazón y del Colegio Americano de Medicina del Deporte (AHA/ACSM 2009), encontramos que “Toda persona que vaya a iniciar un programa de actividad física debería ser cribada, al menos con un cuestionario auto-administrado o aplicado por profesionales, tipo: PAR-Q&YOU; ACSM-AHA”.
El PAR-Q & YOU, cuya versión original data de 1986, ha ido adaptándose hasta la actualidad, pasando de una versión en papel que constaba de 7 cuestiones clave, a una versión actual (2017 PAR-Q+) (Figura 6), que incluye preguntas que relacionamos a continuación:

Este cuestionario puede complementarse tanto en papel como “on line”, a través de: https://vancouver.ca/files/cov/ physical-activity-readinessquestionnaire. pdf
Cualquier respuesta positiva a las 8 preguntas de este cuestionario, obliga a cumplimentar el cuestionario complementario “PARmed-x +”, que determinará finalmente la necesidad de una consulta o reconocimiento más completo con o sin pruebas complementarias, para establecer los criterios de autorización o limitación para la práctica de ejercicio físico o deporte.
El ePARmed-X+, es una versión ampliada, on line, que contiene preguntas de cribado para diferentes patologías y consejos sobre la práctica deportiva en cada una de ellas, recomendando siempre un reconocimiento médico especializado completo, cuando el perfil clínico del sujeto le requiere. Puede accederse y cumplimentarse igualmente en el enlace: http:// eparmedx.com/ (Figura 7 y 8).

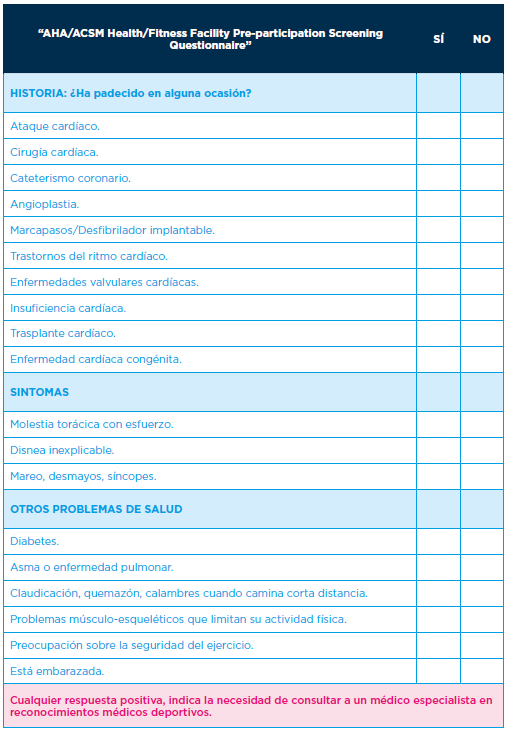
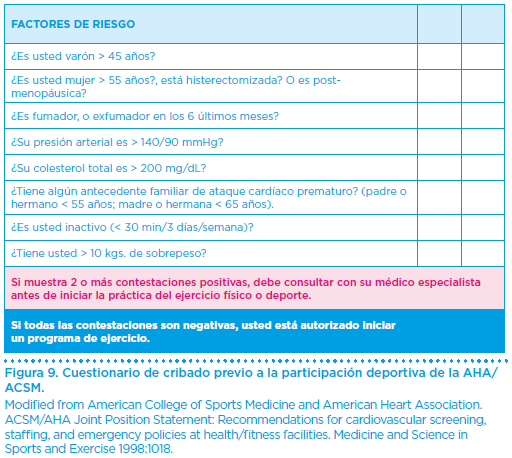
El cuestionario del ACSM/ AHA, es otro de los ejemplos de cribado más utilizados. Contiene una serie de preguntas, agrupadas en bloques como: historia, síntomas, fármacos, otras patologías, factores de riesgo cardiovascular (Figura 9).
Como ejemplos de reconocimiento médico especializado completo, no encontramos nada concreto; sin embargo, existe amplia literatura que nos orienta en las cuestiones fundamentales de este procedimiento.
Sin embargo, en 2015 se actualizan dichas recomendaciones y se considera que los principales determinantes en la aparición de eventos cardiovasculares relacionados con el ejercicio son: el nivel funcional del sujeto; los antecedentes y la presencia de síntomas y/o signos de enfermedad cardiovascular, metabólica o renal; y la intensidad del ejercicio que desea practicar.
El nivel funcional del individuo, depende de los antecedentes deportivos y del nivel de práctica que viene realizando hasta ese momento, datos que podemos obtener mediante un interrogatorio y cuantificar con alguna prueba de valoración funcional.
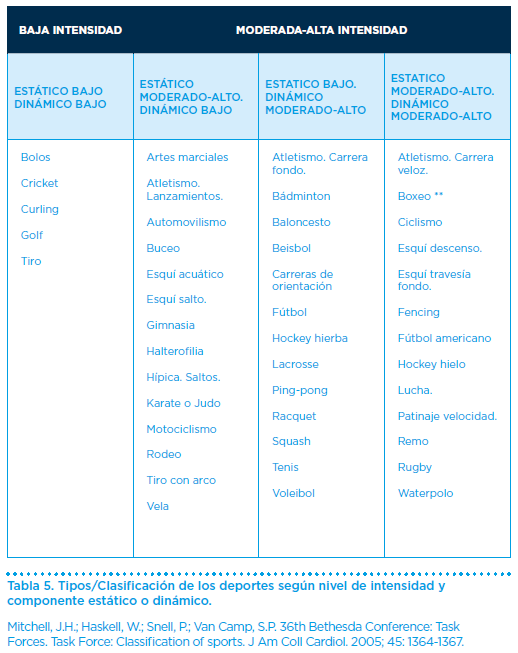
El objetivo o intensidad del ejercicio a practicar, dependerá del tipo, intensidad, duración y frecuencia del ejercicio o deporte que desea practicar, que dan una medida del estrés que supone para el organismo y particularmente para el sistema cardiovascular del sujeto (Tabla 5). Puede obtenerse mediante una historia deportiva pormenorizada.
La Anamnesis o Iterrogatorio y la Exploración física son los dos procedimientos clínicos que nos aportan los datos necesarios para cumplimentar la información sobre antecedentes y los síntomas o signos que presenta el sujeto que va a practicar ejercicio físico y/o deporte.
El cuestionario de la AHA, que contiene 14 preguntas sobre antecedentes personales, antecedentes familiares y síntomas o signos clínicos obtenidos mediante anamnesis y exploración física, debe de marcar los mínimos en cualquier reconocimiento médico especializado previo a la práctica del ejercicio o deporte (Figura 10).
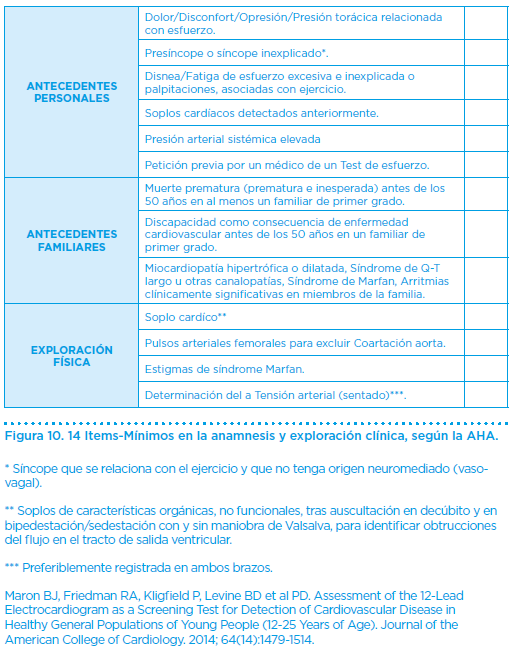
La importancia de estas herramientas, desarrollada de forma más amplia, es tal que, hasta el 63-74% de los problemas que pueden causar muerte súbita podrían ser detectados mediante un interrogatorio y exploración física que recoja lo mencionado anteriormente.
Dentro de los antecedentes familiares merece especialatención la presencia de muerte súbita o cualquier otra enfermedad relacionada con la muerte súbita.
Así, la presencia en familiares de primer grado de cardiopatía coronaria, miocardiopatía arritmogénica del ventrículo derecho, miocardiopatía hipertrófica, anomalías coronarias, y cualquiera otra causa de las que conocemos pueden relacionarse con la muerte súbita hay que considerarlas (ver capítulo 4).
Entre los antecedentes personales es de gran importancia recoger la información sobre, los antecedentes de enfermedades cardiovasculares, metabólicas y renales; y la presencia de factores específicos de riesgo cardiovascular.
Dentro de las enfermedades cardiovasculares, la cardiopatía isquémica, cualquiera otra enfermedad cardíaca, la vasculopatía periférica y las patologías cerebro-vasculares, tienen un peso específico importante.
En las patologías metabólicas, la diabetes mellitus tipo 1 y 2 son fundamentales, al igual que la insuficiencia renal en el capítulo de patologías renales.
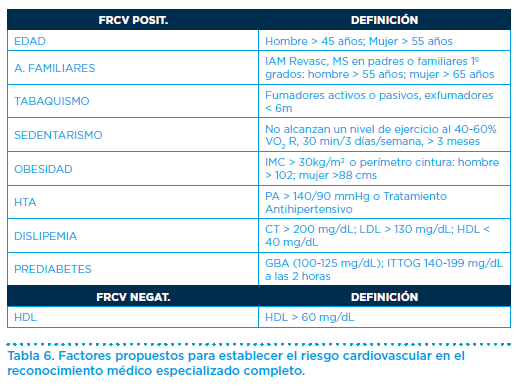
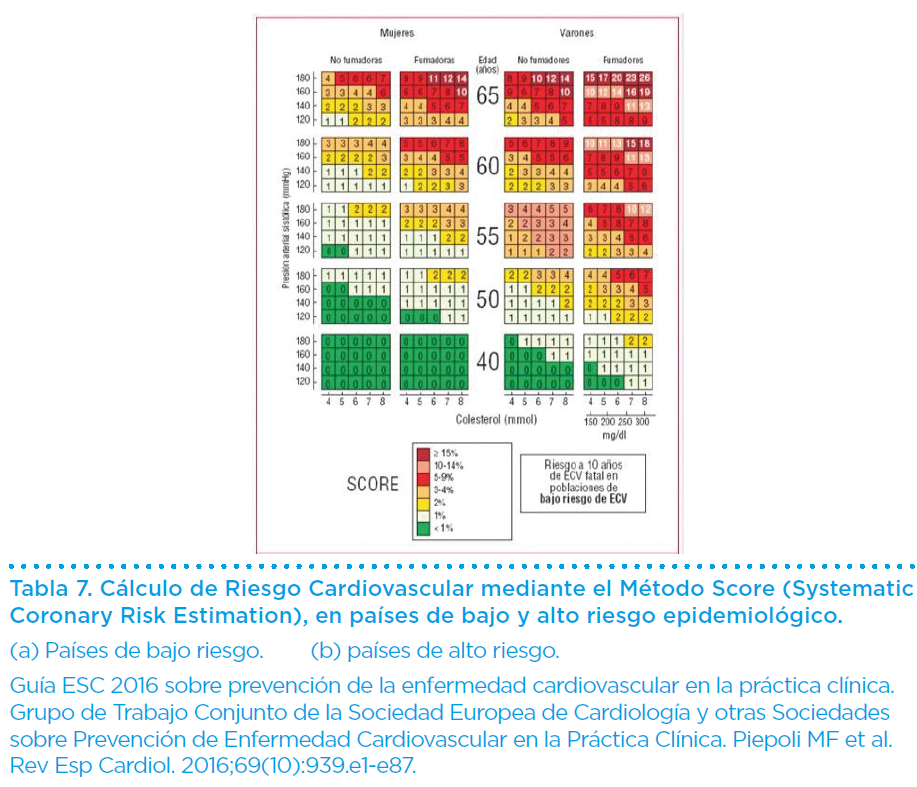
En el interrogatorio se revisan, igualmente, los factores de riesgo cardiovascular (Tabla 6), que permiten predecir el riesgo cardiovascular, mediante diversas metodologías, en España el Score (Tabla 7).
En cuanto a los síntomas y signos debemos tener en cuenta los que se relacionan específicamente con enfermedad cardiovascular, metabólica o renal.
Entre todos ellos destacamos: Dolor torácico típico, con carácter y localización isquémico coronario; Dificultad respiratoria en reposo o con ejercicio moderado; Ortopnea o disnea paroxística nocturna; Edemas tobillos; Palpitaciones o taquicardia; Claudicación intermitente; Soplo cardíaco; Disnea con actividades cotidianas.
Posteriormente con la auscultación cardíaca, en sus múltiples formas (decúbito supino y lateral, sedestación/bipedestación/cuclillas, inspiración/espiración/valsalva, reposo, etc.), intentamos detectar la presencia de soplos que se relacionan con enfermedad de origen cardiovascular.
La presencia de soplos, es relativamente frecuente, y genera un gran número de pruebas complementarias y/o derivaciones a otros niveles de atención. Por ello, es fundamental conocer las características que acompañan a un ruido cardíaco para considerarlo normal o patológico. Esto reducirá costos y aumentará la seguridad.
Con carácter general debemos considerar patológico cualquier soplo diastólico, los soplos sistólicos de alta intensidad (mayor de IV/VI escala Levine), y aquellos acompañados de thrill/vibración.
A continuación, mostramos una serie de datos clínicos que nos permiten, en la mayoría de los casos, diferenciar los soplos fisiológicos de los patológicos (Tabla 9).

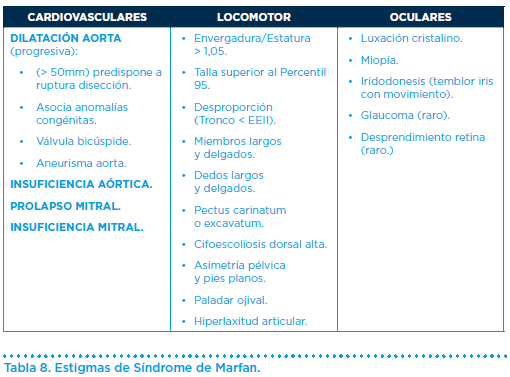
La mayoría de los soplos, en deportistas jóvenes son funcionales/inocentes, y tan sólo una minoría se relacionan con patologías subyacentes (estenosis aórtica y pulmonar, coartación aorta, defecto septo auricular y ventricular, ductus arterio-venoso, insuficiencia mitral (prolapso) y aórtica.
Especial mención merece la detección precoz o despistaje de la miocardiopatía hipertrófica y su diagnóstico diferencial con la hipertrofia fisiológica. La auscultación cardiaca es uno de los recursos con los que contamos para su sospecha, que debe confirmarse con datos obtenidos en pruebas complementarias como el electrocardiograma y ecocardiograma. Las características que nos permiten diferenciarlas, se resumen en la (Tabla 10).
La exploración del sistema vascular, (palpación de los pulsos periféricos, valoración cutánea, relleno capilar, etc.), es útil para la detección de problemas arteriales concretos (ateromatosis carótida, coartación aorta, etc.).

Tras cumplimentar la anamnesis, exploración física, y en función de la presencia de antecedentes familiares, personales, síntomas o signos descritos, estamos en disposición de establecer el nivel de riesgo cardiovascular con la actividad, el ejercicio físico y el deporte (Figura 11).
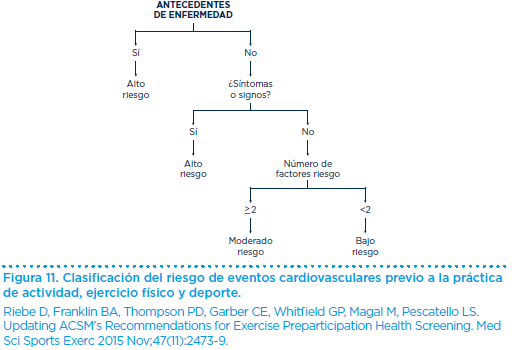
Como hemos visto anteriormente, la causa principal de muerte en los practicantes de actividad, ejercicio físico y deporte, es la muerte súbita de origen cardiovascular.
Muchas de las causas que la producen, especialmente en practicantes jóvenes (miocardiopatías y canalopatías), en gran número de ocasiones no son clínicamente evidentes, pudiendo pasar desapercibidas, pero sí pueden ser sospechadas o diagnosticadas mediante un registro electrocardiográfico en reposo de 12 derivaciones.
La interpretación del electrocardiograma en estos sujetos practicantes de actividad, ejercicio físico y deporte, requiere un análisis cuidadoso, para distinguir los cambios fisiológicos o adaptativos, de aquellos que encierran patologías relacionadas con la muerte súbita.
Los más reacios son los americanos, que lo limitan a grupos de deportistas más concretos (alto nivel o sospecha clínica), pues, aunque aceptan su utilidad en patologías relacionadas con la muerte súbita y el deporte, consideran que puede dar lugar a muchos falsos positivos y alguno negativo, generando un alto costo económico e incluso personal y familiar.
En la última década se han realizado esfuerzos notorios, para mejorar la sensibilidad y especificidad de esta herramienta clínica, estableciendo criterios precisos sobre los hallazgos electrocardiográficos que deben considerarse meramente adaptativos y fisiológicos y aquellos que merecen un estudio más profundo por relacionarse con patologías y en ocasiones con muerte súbita.
En 2005 la Sociedad Europea de Cardiología (SEC) publicó el primer “Consenso sobre electrocardiografía en el cribado cardiovascular de deportistas”. En 2010, la misma SEC, establece las “Recomendaciones para interpretar el electrocardiograma en Medicina del Deporte”, que se vuelve a reunir en 2012 y 2015 en Seatle, redefiniendo los estándares valoración de los deportistas, concluyendo con un nuevo documento que se publica en 2017 y que continúa vigente en la actualidad.
Cada revisión de los criterios o estándares, ha ido mejorando la especificidad, manteniendo la sensibilidad del electrocardiograma de 12 derivaciones, en la detección de las patologías relacionadas con la muerte súbita.
Merced a estos trabajos, nos acercamos a la idea defendida por muchos expertos, principalmente europeos, que consideran al electrocardiograma como una herramienta costo-efectiva.
En él se establecen tres grupos de hallazgos: normales, límite y anormales (Figura 12).
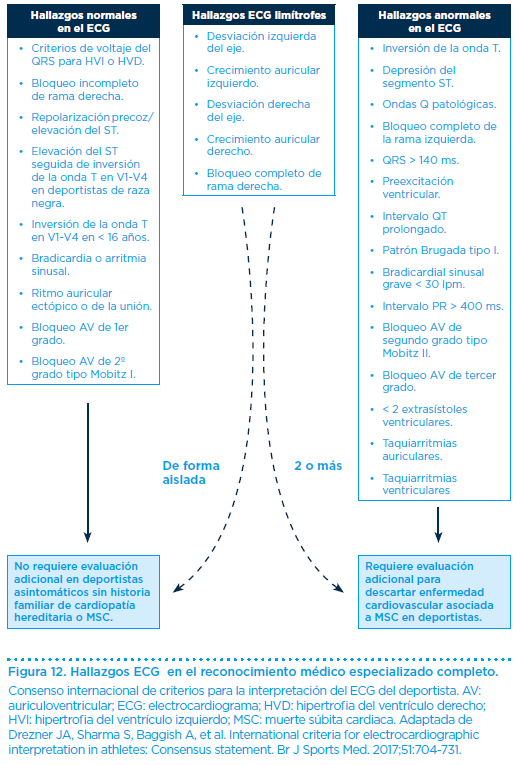

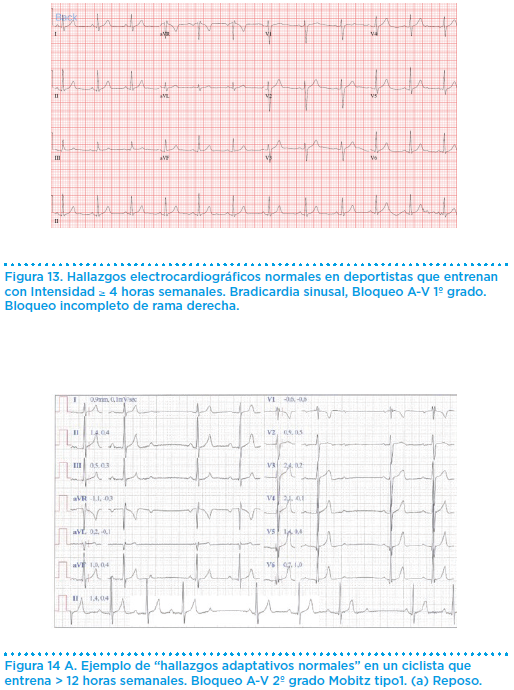
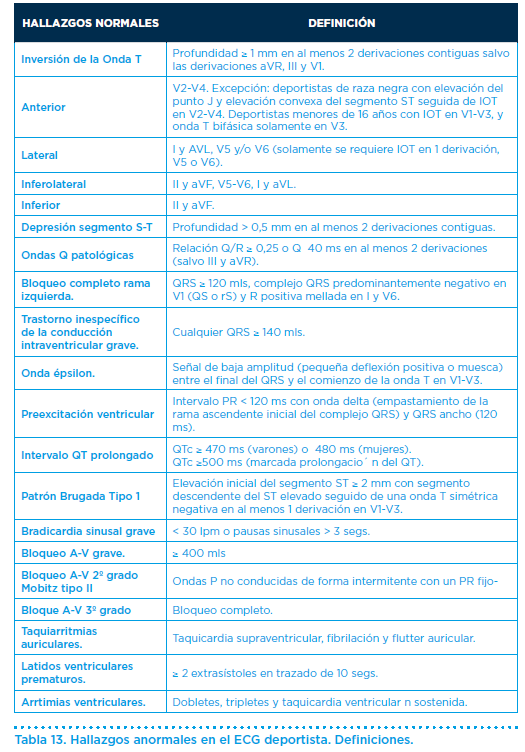
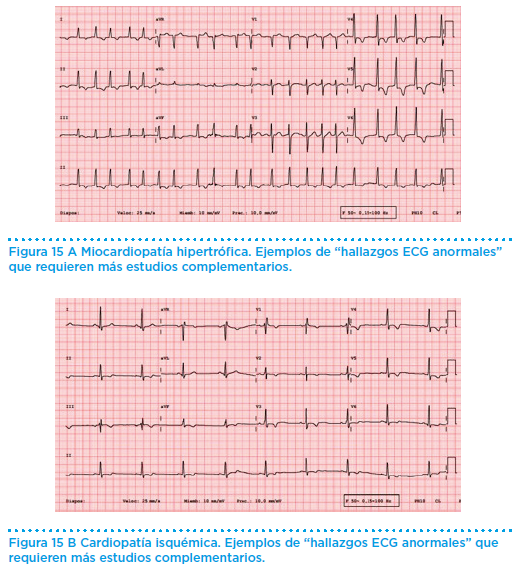
No es una prueba que se realice de rutina, salvo en grupos muy restringidos, bien por los objetivos de intensidad en la práctica o por los datos clínicos obtenidos tras una historia clínica, exploración física y un electrocardiograma.
En el capítulo 3, se desarrollan diferentes aspectos de la misma, pero como vemos, puede formar parte de un reconocimiento médico especializado completo.
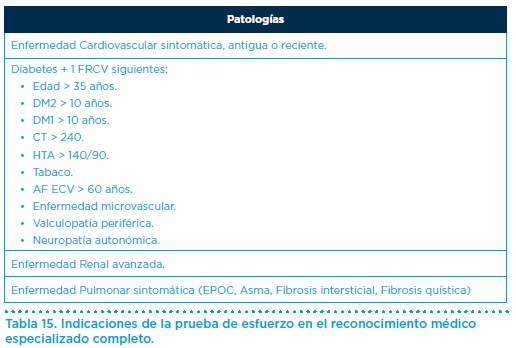
A continuación, exponemos los criterios que indican la necesidad de una prueba de esfuerzo como componente del reconocimiento médico especializado completo (Tabla 15).
Como explicamos anteriormente, los reconocimientos pueden ser desde muy sencillos, tipo cribado, a muy complejos, especializados completos.
La decisión de ¿Cuál es el tipo de reconocimiento indicado? debe tomarse de forma individualizada.
Igualmente hemos comentado que en el último del ACSM 2015, esta decisión se basa en el historial deportivo previo del sujeto (nivel de práctica), en el riesgo cardiovascular (perfil clínico) y en los objetivos deportivos (tipo, intensidad, duración del ejercicio físico o deporte).
Así, dependiendo del nivel de práctica clasificamos a la población practicante, en dos categorías: los que practican ejercicio de forma regular y los que lo hacen de forma esporádica o irregular.
En función de ello, y dependiendo de su perfil clínico (presencia de factores de riesgo, antecedentes familiares o personales de enfermedad y de la presencia o ausencia de síntomas y signos de enfermedad), si el sujeto necesita un reconocimiento médico deportivo (Figuras 16 y 17).
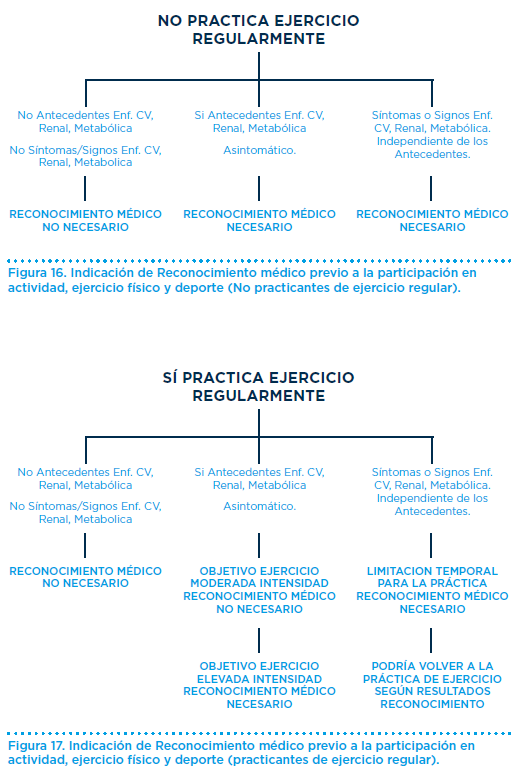
Como podemos apreciar, también se integra en algunos casos, la intensidad del ejercicio que el sujeto desea practicar:
A fecha de hoy, existen numerosas evidencias científicas que demuestran que realizar ejercicio regular, prescrito de forma individualizada por profesionales especializados en este campo, suponen un balance riesgo / beneficio favorable, reduciendo la morbilidad y mortalidad de la población que lo practica.
A pesar de ello, siguen manteniéndose unos bajos niveles de practica regular, con un gran número de sujetos sedentarios.
Con la promoción de la actividad física y el deporte, por diferentes caminos, la población que practica ejercicio físico y deporte ha dejado de ser joven y sana, convirtiéndose en un grupo más heterogéneo, donde caben personas de edad, con factores de riesgo y con enfermedades.
El reconocimiento médico deportivo, aplicado con sentido común, es decir: tipo cribado para poblaciones amplias, de bajo riesgo, sin objetivos de alta intensidad; médico especializado completo para poblaciones más concretas, con riesgo o enfermedad y con objetivos de alta intensidad, constituyen el mejor camino para un deporte seguro.
Aunque los componentes de un reconocimiento son ilimitados, existen unos ítems mínimos, que, aplicados escalonadamente, en función de los datos que vamos obteniendo, son la garantía para reducir el número de eventos cardiovasculares no deseados durante la práctica deportiva, facilitando un deporte saludable y seguro.
Para poder llevarlo a cabo, debemos contar con profesionales con formación específica y experiencia demostrada en este campo médicos del deporte, cardiólogos del deporte, médicos de familia o cualquier otro profesional sanitario preparado para ello.
Sanitas Hospitales ha ampliado su oferta de Cirugía Cardiaca en Madrid con el establecimiento de una red integrada que está formada por un mismo equipo ...
El Hospital La Moraleja se mantiene como 6º hospital privado con mejor reputación en el Monitor de Reputación Sanitaria 2023